 El sistema sanitario, sociosanitaria y de atención a la dependencia, público, se encuentra en una situación de riesgo creciente y preocupante. La infrafinanciación crónica, la falta de personal sanitario, el malestar que domina las profesiones sanitarias en relación a las condiciones de trabajo (también las salariales, pero no únicamente), la alta rotación, el síndrome de burnout, repercuten a la hora de prestar el servicio, especialmente en la atención primaria de salud, el incremento de las listas de espera y el empeoramiento de la calidad percibida y la satisfacción de los usuarios.
El sistema sanitario, sociosanitaria y de atención a la dependencia, público, se encuentra en una situación de riesgo creciente y preocupante. La infrafinanciación crónica, la falta de personal sanitario, el malestar que domina las profesiones sanitarias en relación a las condiciones de trabajo (también las salariales, pero no únicamente), la alta rotación, el síndrome de burnout, repercuten a la hora de prestar el servicio, especialmente en la atención primaria de salud, el incremento de las listas de espera y el empeoramiento de la calidad percibida y la satisfacción de los usuarios.
En lo referente a la atención a la dependencia, la ley que la regula (Ley 39/2006, de 14 de diciembre, de Promoción de la Autonomía Personal y Atención a las personas en situación de dependencia), nunca se ha acompañado de los recursos necesarios, de manera que las personas a las que se les reconoce el derecho a la prestación de servicios residenciales, entran en largas listas de espera hasta el punto de que muchos fallecen antes de poder acceder al servicio. En este sistema, la dificultad para encontrar personal y la elevada rotación de los profesionales, constituyen un problema considerable. Además, a pesar de que el sentimiento de falta de reconocimiento de su tarea viene de lejos, después de la COVID, los profesionales de las residencias han tenido que soportar toda una serie de críticas y menosprecios injustos, en la medida que estos establecimientos nunca se concibieron para resolver problemas de salud. El sistema social ha pagado los platos rotos de la incapacidad, en gran parte por las insuficiencias anteriormente comentadas, del sistema sanitario para cubrir adecuadamente la atención a la salud en los centros residenciales.
Sabemos además que el sistema privado de seguros de salud, durante años ha podido funcionar razonablemente, porque era un sistema complementario al sistema público que funcionaba satisfactoriamente. En términos coloquiales diríamos que quien se podía pagar una póliza privada de salud, la usaba, por comodidad, en situaciones de problemas leves o relativamente importantes. Cuando el problema era grave, gran parte de los usuarios hacían uso del sistema público que garantizaba la cobertura de cualquier contingencia.
Este “ecosistema” ha funcionado de forma razonable durante años. A partir del momento en que el sistema sanitario público se ha ido percibiendo, de forma creciente, como menos satisfactorio, el porcentaje de población que ha optado por el mercado asegurador privado ha ido creciendo. Desde el 2018, 1,2 millones de españoles han contratado una póliza privada de seguro de salud. En 2021 había casi 12 millones de españoles asegurados -lo que significa 1 de cada 4, cifra que en Catalunya asciende hasta 1 de cada 3- y en el año 2022 el sector batió su propio récord de facturación con 10.500 millones de euros. Es posible que existan datos más actualizados, pero, si es el caso, seguro que mostrarán una tendencia incremental que, a fin de cuentas, esta era mi pretensión.
El problema es que un sector que funcionaba bien como complementario de la sanidad pública, a medida que esta se ha ido deteriorando, tiene que atender a una clientela que pretende encontrar respuesta integral a cualquier patología en un sistema que, no sólo no ha actualizado los precios de las pólizas para poder afrontar el coste de las prestaciones que se le demanda, sino que en muchos casos ha caído en la tentación de lanzar diferentes modalidades de aseguramiento low-cost, alejando más al sistema de la posibilidad de cubrir las expectativas de las personas que contratan las pólizas, la mayoría de las cuales, no leen la “letra pequeña” referente a la cobertura y las modalidades de prestarla. El resultado es que comienzan a aparecer listas de espera para acceder a los servicios cubiertos por los seguros privados de salud.
Por otra parte, en lo que se refiere a los profesionales, los problemas son similares a los del sistema público. No resulta fácil encontrar profesionales sanitarios y, la disconformidad de los mismos con la contraprestación económica, resulta cada vez más patente. El 66% de los médicos del sistema asegurador privado, es decir, dos de cada tres, consideran que no reciben un buen trato ni una valoracion adecuada por parte de las compañias.
En el ámbito del aseguramiento de la dependencia, la aportación pública, completamente insuficiente, no cuenta con el previsible efecto paliativo que supondría el desarrollo de un mercado asegurador privado para este tipo de contingencias. Lo que hay es residual y testimonial, y la realidad es que los precios y/o las condiciones de aseguramiento hacen difícilmente viable un producto útil y atractivo. El resultado es que, exceptuando las pocas personas con poder adquisitivo suficiente para poder pagar las plazas residenciales o servicios de atención domiciliaria con dinero de su bolsillo y las todavía menos que pueden acceder a estos servicios a través de la Ley de la Dependencia, la mayoría de las personas afectadas y sus familias tienen problemas serios para afrontar esta situación.
En referencia al sistema sanitario, si no se prioriza la sanidad dentro del reparto del presupuesto público y los seguros privados no actualizan el precio de las pólizas para poder asumir el creciente exceso de usuarios que el sistema público expulsa hacia el privado, acabará sucediendo lo que pasa en el caso de la atención a la dependencia: solamente quien se pueda pagar de su bolsillo el coste integral del servicio en el momento en que se precise, podrá disponer del mismo en condiciones aceptables.
A pesar del panorama, los dos subsistemas, el público y el privado, se ignoran. Parecería lógico analizar cuál podría ser la cooperación entre “dos bolsas de dinero” destinadas, en un volumen creciente, a las mismas personas. Lejos de esto, las políticas públicas y los discursos de los políticos -en origen los populistas y, cada vez más, todos- se caracterizan por satanizar a cualquier ente privado dedicado a cubrir y/o prestar servicios sanitarios, sociosanitarios y sociales, en un claro ejercicio de irresponsabilidad que tiene como resultado incrementar el número de ciudadanos damnificados, siempre los de menos recursos.
Cuando se discutía la Ley de la Dependencia, desde la Fundación Edad&Vida (@EdadyVida), hicimos una propuesta que comportaba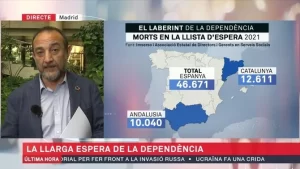 realismo y “agarrar el toro por los cuernos”. Ya entonces, pensábamos que dado que la principal limitación existente a la hora de situar en el mercado pólizas privadas de seguros de la dependencia era la gran dependencia (la alta siniestralidad, en términos aseguradores), ¿por qué no destinar los recursos públicos a la gran dependencia -y a la media y la baja en el caso de personas sin recursos- y permitir que el sector privado, con pólizas a precios asequibles, cubriese la media y la baja siniestralidad a partir de indicadores de riqueza relativa acordados? En caso contrario sería difícil contar con la masa crítica de recursos necesarios para garantizar el aseguramiento.
realismo y “agarrar el toro por los cuernos”. Ya entonces, pensábamos que dado que la principal limitación existente a la hora de situar en el mercado pólizas privadas de seguros de la dependencia era la gran dependencia (la alta siniestralidad, en términos aseguradores), ¿por qué no destinar los recursos públicos a la gran dependencia -y a la media y la baja en el caso de personas sin recursos- y permitir que el sector privado, con pólizas a precios asequibles, cubriese la media y la baja siniestralidad a partir de indicadores de riqueza relativa acordados? En caso contrario sería difícil contar con la masa crítica de recursos necesarios para garantizar el aseguramiento.
La evolución experimentada por el sistema sanitario podría sugerir que un planteamiento similar, pudiera considerarse a la hora de optimizar todos los recursos económicos disponibles, tanto los públicos como los privados, en beneficio de la atención sanitaria de la población. Es decir, que el sistema sanitario público garantizara la cobertura en tiempo y forma adecuada de toda la complejidad a la totalidad de población -excepto los que opten por el aseguramiento privado o el pago directo- y toda la cobertura de aquellas personas sin capacidad de adquirir un seguro privado. En este contexto, el sistema asegurador tradicional, complementario del público, ajustando los precios de las pólizas a esta realidad, podría asumir de manera óptima la complejidad media y baja. Además, con voluntad y un cierto tiempo, se podría desarrollar un producto asegurador mixto de salud y dependencia.
Me diréis que la propuesta tiene demasiadas dificultades y ¡claro que las tiene! Ahora bien, ¿estas dificultades son mayores a las que está padeciendo el actual sistema sanitario -todo él-, el aseguramiento público y el privado y el de atención a la dependencia?
Más allá de la capacidad de los políticos de abandonar posicionamientos supuestamente ideológicos que, en realidad, cada día es más difícil saber cuál es su origen, típicamente aparecen cuestiones como la dificultad de encontrar un sistema justo para determinar “quien es rico y quien es podre”. Hace demasiados años que escucho esta “excusa de mal pagador”. Que los que escapen mayoritariamente al sistema impositivo sean las grandes fortunas, en lugar de ser un obstáculo para poner en marcha un sistema de las características del esbozado aquí, debería de ser un estímulo para identificar a los que encuentran la forma de evitar hacer frente a sus obligaciones fiscales.
En relación con la ganancia social que supone disponer de un sistema sanitario universal, personalmente he dedicado gran parte de mi vida profesional al mismo y soy un firme defensor del sistema público. Pero una vez más, con voluntad de colaboración inteligente, transparente y de valor añadido, buscando que “todo el mundo gane por igual” y estando seguro de que el riesgo de crear un sistema a dos velocidades en función del nivel riqueza se puede mitigar del todo, avanzar en una solución de este tipo, que sume esfuerzos y recursos disponibles resulta casi una obligación moral. No podemos seguir contemplando pasivamente el deterioro de un sistema público asfixiado por la acumulación crónica de la insuficiencia financiera y un modelo asegurador privado, pensado para coexistir con un sistema público fuerte -y que cada día lo es menos-, padeciendo una asfixia semejante.
En lo referente a la colaboración público-privada en la inversión y gestión de servicios de salud y de atención a la dependencia, la satanización política a la que está sometida es otro ejemplo claro de la falta de visión y pérdida de la capacidad de valorar lo que es esencial, sin la que no se puede explicar el éxito que alcanzó el modelo sanitario catalán: el aprovechamiento de todos los recursos existentes, con independencia de su naturaleza jurídica. Precisamente el declive del sistema ha coincidido con una concepción perversa de lo que es la prestación del servicio público. En este momento, en Catalunya, por ejemplo, tenemos un claro ejemplo, el de la denominada “internalización de servicios”.
Cuando he preguntado a los responsables políticos el por qué de esta, me han dado algunos argumentos, dos de los cuales, me parecen razonables. Las empresas deben tener beneficio. Ahora bien, determinados niveles de EBITDA, obtenidos a través de la concertación de servicios sociales y/o sanitarios -en sentido amplio- no son aceptables. Bien, es tan sencillo como poner un tope a través del contrato, como parte de las reglas de juego. Todo el mundo es libre de aceptar participar en él o no.
Dicho esto, mucho cuidado a la hora de afirmar que ciertos ámbitos de gestión pública -claramente el Instituto Catalán de Salud y otros, no todos, pues varía en función de la modalidad jurídica- son más eficientes y menos costosos que las empresas privadas con EBITDAs que pueden parecer exagerados. Para poder hacer afirmaciones de este tipo de forma rigurosa, hay que comparar el análisis de costes, EBITDA incluido, por supuesto, de los distintos subsistemas públicos y privados. Ahora mismo, en Catalunya, se está planteando una internalización de ciertos servicios que, si se lleva a cabo, implicará subrogación de personal desde el ámbito privado al SISCAT, con las consecuencias económicas pertinentes sobre el presupuesto público, es decir, sobre los impuestos que pagamos entre todos.
El segundo argumento, que comparto, es el riesgo que puede suponer que el origen y la trazabilidad del capital -típicamente en el caso de grandes multinacionales- sea difícil de seguir o tenga “agujeros negros”. La atención a la dependencia, por ejemplo, -más allá de la lógica retribución al accionista- se debe prestar por empresas con vocación social y no se puede limitar a empresas del tercer sector. No obstante, hay que evitar que el core bussiness del negocio sea inmobiliario o financiero.
Renunciar a la colaboración con empresas, que además pueden paliar las dificultades de inversión pública, mediante concesiones administrativas u otras formas si la trazabilidad del capital y las reglas del juego son claras, es imponer prejuicios ideológicos en detrimento de la posibilidad de prestar el servicio de forma correcta y con tiempos de espera razonables.
En resumen, tanto lo que implica a la sanidad, como a la prestación de servicios de atención a la dependencia, los sectores público y privado, tienen que dejar de darse la espalda, colaborar, buscar sinergias y valor añadido y sumar. No estamos en condiciones de desaprovechar cualquier recurso disponible. Las líneas precedentes pretenden apuntar un camino. No se trata de que la fórmula planteada, aunque sea genérica, se haya de interpretar al pie de la letra, pero sí desarrollarla con el espíritu que se propone y…. ¡hacerlo de forma urgente!

Excel•lent analisi! Hi ha cami a recórrer en La col•laboració publica/privada.
Moltes gràcies Elianne! Penso que és molt important que els agents del sector privat, us posicioneu, en benefici dels ciutadans. Ni el sector públic estar “per tirar cohets” (Salut a Catalaunya té un dèficit de 3000ME), ni el privat tampoc. Els “coixos” s’han d’ajudar!
Un analisi adient, en moment de crisi important, llista d,espera a la privada de un mes o varis per a especialitats com dermatologia,pneumologia
Gràcies pel comentari, Maria Angela i disculpa pel retard en penjarlo: havia anat a spam!